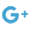Ils n’ont plus du tout de diabète après un traitement naturel de plusieurs mois
 «Aucun traitement ne permet de guérir définitivement le diabète. C’est une maladie chronique et un traitement à vie est nécessaire.» Vous avez déjà entendu mille fois ce discours ? A partir de maintenant, vous pourrez dire que c’est faux. Une nouvelle étude vient de démontrer qu’une perte de poids importante (plus de 10 kg) et durable (au moins un an) pouvait renverser les processus impliqués dans le diabète de type 2.
«Aucun traitement ne permet de guérir définitivement le diabète. C’est une maladie chronique et un traitement à vie est nécessaire.» Vous avez déjà entendu mille fois ce discours ? A partir de maintenant, vous pourrez dire que c’est faux. Une nouvelle étude vient de démontrer qu’une perte de poids importante (plus de 10 kg) et durable (au moins un an) pouvait renverser les processus impliqués dans le diabète de type 2.
C’est un séisme qui a frappé le monde médical. Jusqu’à très récemment, on pensait que la perte de sensibilité à l’insuline des cellules graisseuses et le vacillement des cellules béta-pancréatiques qui se produisent au cours du diabète de type 2 étaient irréversibles. Une expérience de grande envergure menée par le Diabetes Remission Clinical Trial (DiRECT) vient de balayer cette certitude : plus de la moitié des personnes souffrant de diabète de type 2 ont pu retrouver une condition non-diabétique à long terme grâce à une perte de poids importante et à son maintien pendant au moins 12 mois.
Pour y parvenir, les volontaires ont évidemment dû suivre une diète faible en calories tout en réapprenant à mieux manger et à diminuer naturellement la glycémie. Très vite, la teneur en gras de leur foie et celle de leur pancréas (deux signes révélateurs du diabète) ont diminué, mais il a fallu attendre plusieurs mois pour que les cellules béta-pancréatiques retrouvent leur état de forme initiale et pour que la sensibilité à l’insuline redevienne significative.
Comment ces personnes ont-elles pu guérir du diabète ?
Au cours des repas ou des collations, nous apportons à notre organisme un afflux massif de nutriments en tous genres qui vont servir de carburant à l’ensemble de nos cellules. Sans ces nutriments, les cellules ne seraient pas capables de survivre bien longtemps : elles y puisent l’énergie qui leur permet d’assurer toutes leurs fonctions physiologiques. Mais pour cela, il est impératif que les apports en énergie soient constants : la moindre période de disette leur serait fatale ! Une machine à laver fonctionne tant qu’elle est parcourue par un courant électrique continu. Si vous débranchez le câble qui la relie à la prise électrique, vous la privez immédiatement d’énergie et la machine s’arrête. C’est un peu ce qui arriverait aux cellules si les apports énergétiques n’étaient pas continus. A une différence près : lorsque vous rebranchez la machine, elle se remet en marche normalement tandis que la cellule, privée trop longtemps d’énergie, ne se relève jamais.
L’organisme a donc imaginé un système de régulation qui lui permet d’apporter toujours la même quantité de carburant aux cellules via la circulation sanguine. C’est un système parfaitement rôdé qui va stabiliser la teneur en glucose dans le sang. Pourquoi en glucose ? Parce que c’est l’un des nutriments les plus énergétiques et que les enzymes digestives transforment de nombreuses grosses molécules en glucose.
Quand les quantités de glucose dans le sang augmentent, par exemple après un repas, un groupe de cellules situées dans le pancréas (les cellules bêta-pancréatiques) libère une substance qui va ordonner son absorption dans les cellules musculaires et les cellules graisseuses et permettre ainsi de retrouver un taux de sucre sanguin normal. Cette substance, c’est l’insuline. Quant au sucre, stocké sous forme de graisses ou de glycogène, il pourra être réintroduit plus tard dans le sang, en cas de besoin.
Chez les personnes atteintes de diabète de type 2, ce système devient progressivement défaillant. Au départ, c’est vraisemblablement un problème d’alimentation. Des apports trop riches ou trop déséquilibrés entraînent régulièrement de fortes quantités de sucres dans le sang. L’organisme réagit, comme convenu, en libérant massivement de l’insuline, ce qui conduit au stockage des sucres excédentaires sous forme de graisses. Si ces mauvais choix alimentaires sont occasionnels, ils ne poseront aucun problème, mais s’ils deviennent récurrents, les surprises ne tarderont pas à arriver. Lentement mais sûrement, les cellules graisseuses enflent comme des ballons de baudruche, poussant l’aiguille de la balance toujours plus loin sur l’axe des kilogrammes. Au bout d’un moment, ces réserves inutiles commencent sérieusement à devenir gênantes, surtout au niveau de l’abdomen. Elles devraient normalement inciter les personnes à se reprendre en main au plus vite, mais si ce signal est ignoré, la pathogénèse du diabète se poursuit.
A mesure qu’elles grossissent, les cellules graisseuses rechignent à faire entrer de nouvelles réserves énergétiques. On dit qu’elles deviennent petit à petit résistantes à l’insuline : la molécule n’arrive plus à se faire obéir aussi efficacement qu’avant. Conséquence inévitable, le sucre qui devrait normalement être stocké dans les cellules de réserve reste dans la circulation sanguine, ce qui conduit logiquement à une augmentation du taux de sucre sanguin. On dit que les personnes se trouvent en situation d’hyperglycémie chronique. C’est une situation dangereuse qui peut entraîner la dégradation progressive des nerfs, des vaisseaux sanguins, des yeux et des reins. D’ailleurs, elle est si dangereuse que l’organisme met rapidement en place une stratégie de défense : il fait libérer davantage d’insuline par les cellules béta-pancréatiques du pancréas. Puisque les cellules graisseuses n’obéissent plus aussi bien qu’avant à l’insuline, elles seront désormais confrontées à des quantités encore plus importantes de la même molécule. C’est une stratégie pertinente, mais elle doit être constamment réajustée pour compenser la résistance toujours plus forte des cellules graisseuses. Il arrive un moment où la résistance devient presque une insurrection. Pour parvenir à faire entrer du sucre dans les cellules et garder une glycémie acceptable, il faut libérer des quantités astronomiques d’insuline, ce qui demande aux cellules béta-pancréatiques un rythme de production effréné, impossible à tenir dans le temps. C’est donc sans surprise qu’au bout d’un certain temps, elles capitulent. Les cellules bêta qui ont survécu aux doses élevées de glucose sanguin perdent progressivement leur capacité à sécréter de l’insuline. C’est un moment particulièrement dramatique car l’insuline est la seule hormone de l’organisme capable de réduire la glycémie. Sans elle, la glycémie devient très aléatoire et conduit à des troubles de la santé qui peuvent être très graves.
C’est cette incapacité à produire des quantités normales d’insuline que nous pensions irréversible. Or, les conclusions de l’étude mentionnée sont formelles : à condition que le diabète ne soit pas installé depuis plus de 10 ans, les cellules béta-pancréatiques peuvent réapprendre à produire de l’insuline et redevenir « normales ». Pour cela, il faut que les facteurs qui ont conduit à la transformation des cellules béta-pancréatiques disparaissent. Autrement dit, il faut agir sur les trois grands mécanismes qui entrent en jeu dans le développement du diabète :
- La mauvaise alimentation qui conduit à un excès de poids.
- L’excès de poids qui conduit à une résistance des cellules à l’insuline.
- La résistance des cellules à l’insuline qui conduit d’abord à une augmentation de la production d’insuline, puis une à diminution progressive liée à la perte de sécrétion des cellules béta-pancréatiques.
Comment réagir au plus vite et combattre le diabète naturellement ?
L’étude nous montre qu’on peut guérir du diabète à condition de ne pas attendre trop longtemps : après 10 années de diabète, il semble que les cellules béta-pancréatiques soient trop affectées pour redevenir « normales » et produire à nouveau de l’insuline en quantité suffisante.
Voici les 3 plans d’action à mener pour y parvenir :
- Agir sur l’excès de poids, en particulier au niveau abdominal pour améliorer l’insulino-résistance.
- Agir sur la glycémie pour ne pas que les cellules béta-pancréatiques s’épuisent à produire de l’insuline.
- Agir sur les complications du diabète pour éviter l’apparition de nouveaux problèmes de santé.
Pendant des années, les chercheurs ont tenté d’identifier un médicament capable d’agir sur les trois fronts en même temps. Ils ont cru y parvenir plusieurs fois mais chacune des substances mises sur le marché du médicament provoquaient des effets secondaires importants ou n’étaient pas adaptés à certaines personnes. Depuis peu, c’est un produit naturel qui est dans le viseur : la berbérine. C’est une substance extraite de l’épine-vinette, un arbuste pouvant atteindre 2 à 3 mètres de haut, qui est utilisé traditionnellement depuis des millénaires pour « purifier le sang » et traiter les affections inflammatoires. Une fois de plus, la communauté scientifique s’est donc tournée vers la médecine traditionnelle. Une fois de plus, avec raison.
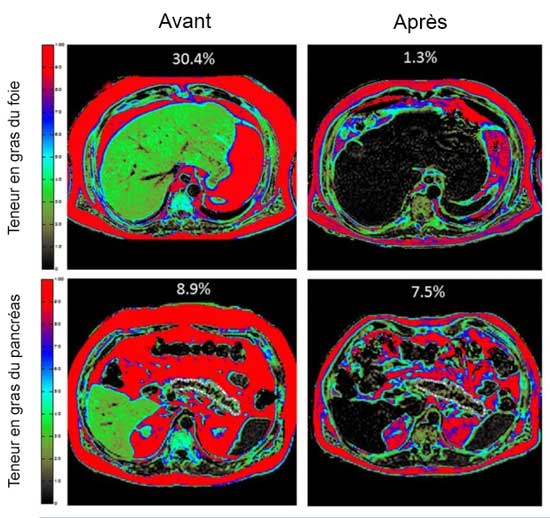
Des études récentes démontrent que la berbérine est un candidat de rêve (1) au traitement du diabète. Elle présente des effets anti-hyperglycémiants et anti-hyperlipidémiques remarquables tout en influençant positivement le poids (2-5). La seule raison qui explique pourquoi elle n’est pas encore connue de tous c’est que son mécanisme d’action précis échappe toujours à la recherche. En fait, contrairement aux médicaments, il semble qu’elle puisse influer sur de nombreux mécanismes associés au contrôle de la glycémie, à la lipogenèse (le processus de réserve énergétique des cellules graisseuses) ou à la sensibilité à l’insuline. Le schéma ci-dessous montre l'influence qu'elle exerce sur un nombre considérable de facteurs et récepteurs cellulaires.
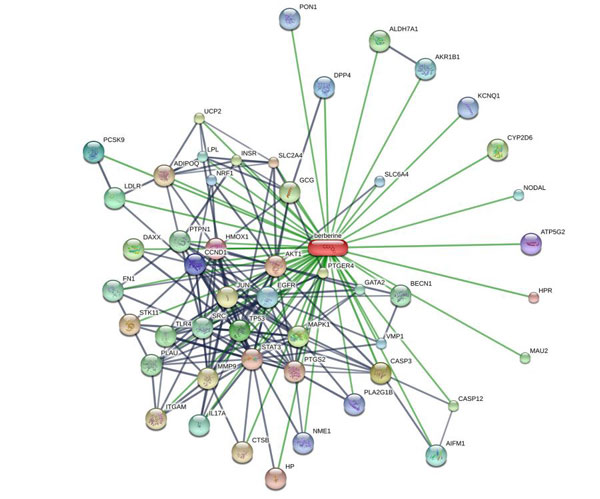
C’est un anti-hyperglycémique. La berbérine agit sur le métabolisme du glucose en augmentant la sécrétion d’insuline (6) (ce qui stimule l’entrée du glucose dans les cellules), en améliorant la sensibilité des cellules à l’insuline et en stimulant la glycolyse (utilisation du glucose) (7-8). Elle interfère également dans le petit intestin avec la glycosidase, une enzyme chargé du transport du glucose à travers l’épithélium intestinal. Elle ralentit donc probablement l’absorption du glucose dans l’organisme (9).
C’est un anti-adipogénique. Ce n’est pas parce que la berbérine réduit la glycémie qu’elle augmente le volume des cellules graisseuses. Au contraire : elle diminuerait l’expression de plusieurs gènes (par la diminution de certains facteurs de transcription) directement liés au tissu graisseux et à l’adipogénèse (10).
C’est un puissant antioxydant. Des études récentes ont montré que la génération de radicaux libres, associée à l’insulinorésistance, provoquait des dommages et des suicides massifs des cellules béta-pancréatiques (11-13). Le stress oxydatif contribue d’ailleurs directement au développement des complications chroniques du diabète telles que les néphropathies, les rétinopathies ou les neuropathies (14). Or, la berbérine est reconnue également pour sa capacité à atténuer l’oxydation, notamment en régulant à la hausse plusieurs antioxydants endogènes comme la superoxyde dismutase (SOD) et la glutathione, principalement au niveau du foie (15-16). Son effet bénéfique sur le stress oxydatif a été observé chez l’homme dans une étude clinique : on a pu enregistrer une baisse spectaculaire des marqueurs de l’oxydation après une supplémentation d’un mois en berbérine.
C’est un excellent anti-inflammatoire. Le rôle de l’inflammation dans la pathogénèse du diabète est très bien documenté (17). On sait que de nombreuses cytokines pro-inflammatoires participent au développement de la résistance à l’insuline. Et là encore, la berbérine semble intervenir en réduisant l’activité de ces cytokines (18-20).
Le constat est identique si l’on ne prend en compte que les essais cliniques menés sur l’homme. Dans certaines études, les effets anti-diabétiques de la berbérine ont même été supérieurs aux traitements médicamenteux habituels (21) tout en provoquant moins d’effets secondaires (22). Ces travaux récents confirment que la biodisponibilité par voie orale de la berbérine est bien réelle, contrairement à ce que pensaient initialement certains chercheurs. Si la concentration sanguine de berbérine est faible après son administration orale, c’est parce qu’elle est rapidement distribuée vers les organes comme le foie ou le pancréas, où elle est métabolisée en plusieurs métabolites actifs (23).
D’ailleurs, il suffit de lire les nombreux avis des personnes qui se sont décidées à prendre de la berbérine pour se convaincre de son pouvoir assez fantastique. Ces extraits concernent le produit Berberine 500 mg, un best-seller d’origine 100 % naturelle et d’une pureté inégalée sur le marché :
- « Je viens de passer ma 3ème commande (pour 3 mois) : efficace dès le 1er trimestre pour faire baisser la glycémie... », Frédérique Lucas.
- « Surprenant d'efficacité ! Au vu des analyses, mon médecin a eu peur », Jean Claude Escande.
- « Nous utilisons la berbérine pour réduire le taux de glycémie et pour nous ça marche », Yolande Niquet.
- « Pour moi c'est un produit super car il me permet de faire baisser mon diabète de type 2 alors que tous les médicaments classiques n'avaient aucun effet avec plein d'effets secondaires notamment de l'hypoglycémie », Annie Parlanti.
- « Je peux recommander ce produit que j'ai pris en remplacement d'un produit allopathique qui n'a rien réglé pendant des années. Après 3 mois de prise de la Berbérine, tous les indicateurs de glycémie s'étaient améliorés d'après les résultats d'analyses », Gaston Simon.
- « Âgée de 75 ans ? diabète type 2, mon médecin a été très étonné lorsque je lui ai dit que c'était grâce à la berbérine que mon diabète était revenu au taux normal ».
- « Cela fait 3 ans que je consomme la berbérine et mon diabète a considérablement baissé, en parallèle avec une bonne hygiène alimentaire et de la marche régulière. Les médecins ont du mal à l'admettre mais quand ils voient mes résultats d'analyse, ils ne peuvent que s'incliner. Je n'ai jamais ressenti d'effet secondaires, au contraire que des effets bénéfiques sur tout l'organisme, et plus d'infections urinaires. Je recommande vivement ce produit », Sophie Dujardin.
Pour voir le reste des témoignages : avis sur la berbérine.
En fait, le succès populaire de la berbérine s’explique par son efficacité mesurable. Comme la glycémie est quelque chose qui se contrôle fréquemment chez les diabétiques, l’action de la berbérine est immédiatement vérifiable. Et personne ne peut dire que « c’est dans la tête » : c’est quelque chose de strictement « objectif ». Quelque chose qui apparait noir sur blanc sur les bulletins d’analyse.
5 astuces naturelles pour combattre et renverser le diabète
L’étude mentionnée au début de cet article montre la nécessité de perdre du poids pour se débarrasser définitivement du diabète, mais les participants ont été strictement encadrés par les chercheurs. Comment réussir à perdre plus de 10 kg de façon saine et durable tout en réduisant progressivement sa glycémie, sans bénéficier d’un tel encadrement ? En s’entourant de professionnels de santé, en s’appuyant sur des aides naturelles et en respectant des consignes simples. En voici 5 qui sont incontournables pour parvenir à renverser le diabète :
1) (Re)mettez-vous à la cuisine. C’est le conseil le plus important pour parvenir à perdre du poids abdominal : cessez de consommer ces aliments hyper-transformés qui contiennent ce qu’il y a de pire pour votre diabète : du sel, des acides gras saturés, des sucres cachés (du fructose notamment), des sources de radicaux libres… Cuisinez tous vos plats avec des produits bruts, en faisant la part belle aux légumes, et vous aurez déjà franchi un pas énorme vers votre objectif.
2) Appuyez-vous sur la berbérine. Les effets de la berbérine sur la glycémie et sur les processus de la lipogenèse sont suffisamment impressionnants pour l’intégrer à un programme de plusieurs mois (500 à 1000 mg par jour). C’est une aide précieuse à court terme (les épisodes d’hyperglycémie sont dangereux) comme à long terme (elle contribue à réduire la résistance à l’insuline).
3) Misez sur les aliments à faible index glycémique. Il est reconnu aujourd’hui que la prise en compte de l’index glycémique (IG) des aliments apporte des bénéfices chez les personnes diabétiques. Une alimentation à faible index glycémique permet d’avoir une glycémie moins élevée, un meilleur taux de lipides sanguin et un meilleur contrôle du poids.
4) Réconciliez-vous avec les fibres alimentaires. Les fibres solubles, que nous consommons de moins en moins, sont incontournables pour quiconque souhaite renverser le diabète. Elles permettent de retarder l’absorption du glucose et contribue à la fois à réduire les excès de poids et à diminuer la glycémie. On recommande aux personnes diabétiques de consommer entre 25 et 50 g de fibres par jour, par le biais des fruits et légumes (navets, asperges, brocolis, choux, haricots, oignons, artichaut, orange, pêche, poire, pomme…) soit par le biais des suppléments en fibres (le psyllium à consommer avec un verre d’eau au moment des repas est redoutable : il diminue les taux de glucose et d’insuline de 10 à 20 % (24)).
5) Faites confiance aux antioxydants. Les antioxydants qu’on trouve dans tous les fruits et légumes (et surtout les plus colorés) ne déçoivent jamais. Ils sont indispensables pour combattre de nombreuses pathologies et le diabète ne déroge pas à la règle : le stress oxydatif qui se manifeste au cours de cette pathologie entraîne des complications bien connues comme l’athérosclérose, l’insuffisance rénale ou encore la rétinopathie.
L’étude principale de l’article :
Roy Taylor, Ahmad Al-Mrabeh, Sviatlana Zhyzhneuskaya, Carl Peters, Alison C. Barnes, Benjamin S. Aribisala, Kieren G. Hollingsworth, John C. Mathers, Naveed Sattar, Michael E.J. Lean. Remission of Human Type 2 Diabetes Requires Decrease in Liver and Pancreas Fat Content but Is Dependent upon Capacity for β Cell Recovery. Cell Metabolism, 2018; DOI: 10.1016/j.cmet.2018.07.003
Références
- Ma X, Chen Z, Wang L, Wang G, Wang Z, Dong X, Wen B and Zhang Z (2018) The Pathogenesis of Diabetes Mellitus by Oxidative Stress and Inflammation: Its Inhibition by Berberine. Front. Pharmacol. 9:782. doi: 10.3389/fphar.2018.00782
- Yin, J., Xing, H., and Ye, J. 2008. Efficacy of berberine in patients with type 2 diabetes mellitus. Metabolism, 57(5): 712–717. doi:10.1016/j.metabol.2008.01. 013. PMID:18442638.
- Zhang, H., Wei, J., Xue, R., Wu, J.D., Zhao, W., Wang, Z.Z., et al. 2010. Berberine lowers blood glucose in type 2 diabetes mellitus patients through increasing insulin receptor expression. Metabolism, 59(2): 285–292. doi:10.1016/j. metabol.2009.07.029. PMID:19800084.
- Zhao, W., Xue, R., Zhou, Z.X., Kong, W.J., and Jiang, J.D. 2008. Reduction of blood lipid by berberine in hyperlipidemic patients with chronic hepatitis or liver cirrhosis. Biomed. Pharmacother. 62(10): 730–731. doi:10.1016/j.biopha.2008. 01.007. PMID:18337056
- Banach, M., Patti, A. M., Giglio, R. V., Cicero, A. F. G., Atanasov, A. G., and Bajraktari, G., et al. (2018). The role of nutraceuticals in statin intolerant patients: position paper from an international lipid expert panel. J. Am. Coll. Cardiol. 72, 96–118. doi: 10.1016/j.jacc.2018.04.040
- Yu, Y., Liu, L., Wang, X., Liu, X., Liu, X., Xie, L., and Wang, G. 2010. Modulation of glucagon-like peptide-1 release by berberine: in vivo and in vitro studies. Biochem. Pharmacol. 79(7): 1000–1006. doi:10.1016/j.bcp.2009.11.017. PMID: 19945441.
- Ko, B.S., Choi, S.B., Park, S.K., Jang, J.S., Kim, Y.E., and Park, S. 2005. Insulin sensitizing and insulinotropic action of berberine from Cortidis rhizoma. Biol. Pharm. Bull. 28(8): 1431–1437. doi:10.1248/bpb.28.1431. PMID:16079488.
- Chang, W., Zhang, M., Li, J., Meng, Z., Wei, S., Du, H., et al. 2013. Berberine improves insulin resistance in cardiomyocytes via activation of 5=-adenosine monophosphate-activated protein kinase. Metabolism, 62(8): 1159–1167. doi: 10.1016/j.metabol.2013.02.007. PMID:23537779.
- Pan, G.Y., Huang, Z.J., Wang, G.J., Fawcett, J.P., Liu, X.D., Zhao, X.C., et al. 2003. The antihyperglycaemic activity of berberine arises from a decrease of glucose absorption. Planta Med. 69(7): 632–636. doi:10.1055/s-2003-41121. PMID: 12898419
- Rosen, E.D., and MacDougal, O.A. 2006. Adipocyte differentiation from the inside out. Nat. Rev. Mol. Cell Biol. 7(12): 885–896. doi:10.1038/nrm2066. PMID: 17139329.
- Evans, J.L., Maddux, B.A., and Goldfine, I.D. 2005. The molecular basis for oxidative stress-induced insulin resistance. Antioxid. Redox Signal. 7(7–8): 1040– 1052. doi:10.1089/ars.2005.7.1040. PMID:15998259.
- Scivittaro, V., Ganz, M.B., and Weiss, M.F. 2000. AGEs induce oxidative stress and activate protein kinase C-beta(II) in neonatal mesangial cells. Am. J. Physiol. Renal Physiol. 278(4): F676–F683. PMID:10751230.
- Kaneto, H., Xu, G., Fujii, N., Kim, S., Bonner-Weir, S., and Weir, G.C. 2002. Involvement of c-Jun N-terminal kinase in oxidative stress-mediated suppression of insulin gene expression. J. Biol. Chem. 277(33): 30010–30018. doi:10. 1074/jbc.M202066200. PMID:12011047.
- Rosen, P., Nawroth, P.P., King, G., Moller, W., Tritschler, H.J., and Packer, L. 2001. The role of oxidative stress in the onset and progression of diabetes and its complications: a summary of a Congress Series sponsored by UNESCO-MCBN, the American Diabetes Association and the German Diabetes Society. Diabetes Metab. Res. Rev. 17(3): 189–212. doi:10.1002/dmrr.196. PMID:11424232.
- Zhou, J.Y., and Zhou, S.W. 2011. Protective effect of berberine on antioxidant enzymes and positive transcription elongation factor b expression in diabetic rat liver. Fitoterapia, 82(2): 184–189. doi:10.1016/j.fitote.2010.08.019. PMID:20828602.
- Tang, L.Q., Wei, W., Chen, L.M., and Liu, S. 2006. Effects of berberine on diabetes induced by alloxan and a high-fat/high-cholesterol diet in rats. J. Ethnopharmacol. 108(1): 109–115. doi:10.1016/j.jep.2006.04.019. PMID:16759828.
- Dorota Zozulinska, B.W.-W. 2006. Type 2 diabetes mellitus as inflammatory disease. Diabetes Res. Clin. Pract. 74(Suppl.): S12–S16. doi:10.1016/j.diabres. 2006.06.007.
- Jiang, Q., Liu, P., Wu, X., Liu, W., Shen, X., Lan, T., et al. 2011. Berberine attenuates lipopolysaccharide-induced extracelluar matrix accumulation and inflammation in rat mesangial cells: involvement of NF-kappaB signaling pathway. Mol. Cell. Endocrinol. 331(1): 34–40. doi:10.1016/j.mce.2010.07.023. PMID: 20674665
- Lee, C.H., Chen, J.C., Hsiang, C.Y., Wu, S.L., Wu, H.C., and Ho, T.Y. 2007a. Berberine suppresses inflammatory agents-induced interleukin-1beta and tumor necrosis factor-alpha productions via the inhibition of IkappaB degradation in human lung cells. Pharmacol. Res. 56(3): 193–201. doi:10.1016/j.phrs.2007.06.003. PMID:17681786.
- Mo, C., Wang, L., Zhang, J., Numazawa, S., Tang, H., Tang, X., et al. 2014. The crosstalk between Nrf2 and AMPK signal pathways is important for the antiinflammatory effect of berberine in LPS-stimulated macrophages and endotoxin-shocked mice. Antioxid. Redox Signal. 20(4): 574–588. doi:10.1089/ ars.2012.5116. PMID:23875776.
- Goguet-Rubio, P., Seyran, B., Gayte, L., Bernex, F., Sutter, A., and Delpech, H. (2016). E4F1-mediated control of pyruvate dehydrogenase activity is essential for skin homeostasis. Proc. Natl. Acad. Sci. U.S.A. 11, 11004–11009. doi: 10.1073/pnas.1602751113
- Zhang, H., Wei, J., Xue, R., Wu, J.D., Zhao, W., Wang, Z.Z., et al. 2010. Berberine lowers blood glucose in type 2 diabetes mellitus patients through increasing insulin receptor expression. Metabolism, 59(2): 285–292. doi:10.1016/j. metabol.2009.07.029. PMID:19800084.
- Tan XS, Ma JY, Feng R, et al. 2013. Tissue distribution of berberine and its metabolites after oral administration in rats. PLoS One 8: e77969.
- Bajorek SA, Morello CM. Effects of dietary fiber and low glycemic index diet on glucose control in subjects with type 2 diabetes mellitus. Ann Pharmacother. 2010 Nov;44(11):1786-92. Epub 2010 Oct 19.

Berbérine HCL : extrait pur à 97 % pour la santé cardiovasculaire (issu de l’épine-vinette)
www.supersmart.comTous droits de reproduction réservés
Gratuit
Merci de votre visite, avant de partir
inscrivez-vous auClub SuperSmart
d'avantages exclusifs:
- Gratuit : la publication hebdomadaire scientifique "Nutranews"
- Des promotions exclusives aux membres du club




 Format PDF
Format PDF