28-02-2018
Quienes padecen este trastorno no lo están inventando, de hecho, todos podemos volvernos sensibles al gluten
 La historia se repite. Al igual que la enfermedad celiaca y la fibromialgia en su tiempo, la sensibilidad al gluten no celiaca (SGNC) suscita burlas de una parte de los profesionales de la salud, íntimamente convencidos de que se trata de una histeria colectiva. Para ellos, si cientos de miles de personas se privan de gluten, es por efecto de la moda y por nada más. Y si “estas enfermedades imaginarias” parecen aliviadas después de haber reducido su consumo de gluten, esto se debe necesariamente a un efecto placebo.
La historia se repite. Al igual que la enfermedad celiaca y la fibromialgia en su tiempo, la sensibilidad al gluten no celiaca (SGNC) suscita burlas de una parte de los profesionales de la salud, íntimamente convencidos de que se trata de una histeria colectiva. Para ellos, si cientos de miles de personas se privan de gluten, es por efecto de la moda y por nada más. Y si “estas enfermedades imaginarias” parecen aliviadas después de haber reducido su consumo de gluten, esto se debe necesariamente a un efecto placebo. ¿Conoce usted este discurso? ¿Ha tenido esa experiencia? Ha de saber que no durará mucho tiempo. Unos investigadores han avanzado una explicación plausible del fenómeno y lo menos que puede decirse es que no tiene nada de ficticio 1. Agárrese, los mecanismos en juego son a veces complejos.
La sensibilidad al gluten, ¿(muy) próximamente reconocida por la comunidad científica?
Al igual que para la enfermedad celiaca, las personas que se consideran “sensibles al gluten” se quejan de síntomas después de la ingesta de alimentos que contienen gluten. Es una combinación de síntomas del síndrome del intestino irritable , que incluye dolores abdominales, hinchazón, trastornos intestinales (diarrea o estreñimiento) y manifestaciones sistémicas como dolores de cabeza, cansancio o dolores musculares.
Pero a diferencia de la enfermedad celíaca, no se encuentra en estos ni degradación de la pared intestinal ni anticuerpos dirigidos contra las moléculas de gluten. ¿Aun así, hay que concluir de esto que la enfermedad no existe? Es un debate que apasiona en la comunidad científica. Y mientras algunos investigadores prefieren verificar si los beneficios de una cura sin gluten no están asociados a un efecto placebo, otros intentan avanzar en los mecanismos potenciales.
Un equipo de científicos precisamente acaba de formular una explicación del fenómeno que va a dar que hablar 1. Según ellos, la sensibilidad al gluten no celiaca que afecta a más del 15 % de la población es la consecuencia de dos mecanismos combinados.
1) Un desequilibrio de la microbiota intestinal
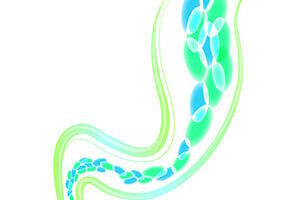
Desde hace algunos años, nos damos cuenta con estupefacción de que la microbiota intestinal, es decir el conjunto de las bacterias que viven en armonía con nuestro organismo, juega un papel mucho más importante en nuestra salud de lo que se creía.
En el intestino, por ejemplo, se ha descubierto que unas bacterias producían ácidos grasos de cadena corta (AGCC), especialmente de butirato, un nutriente que actúa en el crecimiento y la renovación de las células de la mucosa del colon. Sin este valioso nutriente, las células del colon se debilitan y dejan de producir suficiente mucosidad, esta capa protectora que constituye una barrera física contra los microorganismos y las sustancias nocivas 2.
Esto es lo que parece ser que pasa a las personas que se consideran “sensibles al gluten”. Parece que en éstas, las bacterias productoras de butirato (que pertenecen generalmente al filo Firmicutes3) tienen dificultades y no logran mantener niveles adecuados de butirato. Ya sea porque éstas son un número insuficiente, ya sea debido a un fallo de sus aliadas, las bacterias del género Bifidobacteria. Éstas le procuran acetato y lactato que ellas convierten a continuación en butirato 4. Si estas bifidobacterias escasean, los productores de butirato también escasearán, la harmonía es precaria.
La escasez de butirato y de mucosidad que resulta de ello favorece el contacto entre las células intestinales y los antígenos microbianos. Y sobre todo, ésta perturba uno de los mecanismos fundamentales de la barrera intestinal: la translocación bacteriana5-6. Se trata del paso de bacterias de origen digestivo a través de la barrera de la mucosa intestinal hacia los ganglios mesentéricos, la sangre y los órganos a distancia.
En situación normal, este paso lo imposibilitan varios mecanismos, como la fosfatasa alcalina intestinal (FAI), una enzima que impide la adhesión de las bacterias patógenas a las células intestinales 7. Pero el butirato es precisamente un inductor de la expresión de la FAI8: cuando éste disminuye, provoca en su caída la actividad de la FAI y pone en marcha la permeabilidad de la barrera intestinal.
2) Una alimentación rica en gluten y en ATI
Hace algún tiempo que los investigadores sospechan la implicación de otras proteínas diferentes al gluten (pero presentes en los mismos alimentos) en la sensibilidad al gluten no celiaco: los inhibidores de la amilasa y la tripsina (ATIs, del inglés amilase trypsin inhibitors) 9-11.
Son unos componentes proteínicos que protegen las plantas de parásitos y de animales dañinos al inhibir los enzimas digestivos y que, por consiguiente, resisten también a la degradación proteolítica del hombre. Dicho de otra manera, al igual que la gliadina y la glutenina (que forman el gluten), estos compuestos tienen una digestibilidad muy débil y permanecen prácticamente intactos en la luz o lumen del intestino.
Y el auténtico problema es que estos compuestos ocupan un lugar cada vez más importante en nuestra alimentación: al seleccionar variedades de cereales cada vez más resistentes a los parásitos, el ser humano ha aumentado artificialmente su contenido de ATI 12. Por tanto, cuando se comen alimentos ricos en gluten como pan o pasta, también se tragan los ATI.
En una situación normal, el aflujo de estas sustancias bastante inhabituales para el ser humano no presenta peligro para las células intestinales, protegidas por la mucosidad y por mecanismos desintoxicantes complejos. Pero en caso de desequilibrio de la microbiota, estos escudos se rompen en mil pedazos y permiten que los API se acerquen a la mucosa con toda impunidad 13. Allí, hay una fuerte sospecha de que éstos se unen a unos receptores 14-15 situados en las membranas de los enterocitos, los receptores TLR4 que normalmente se encargan de bloquear las moléculas tóxicas o que pertenecen a bacterias patógenas. Esta fijación se supone que provoca una inflamación intestinal, con liberación de citocinas (IL-1β – interleucina 1 beta y TNFα – Factor de necrosis tumoral alfa – del inglés Tumour necrosis factor), pero también un aumento de la permeabilidad intestinal 16.
Y eso no es todo, ya que una vez pasados al otro lado, más allá de la barrera intestinal, los API tienen tendencia a unirse a los mismos receptores presentes en las otras células 17 y a amplificar las respuestas inflamatorias ya iniciadas en otra parte del organismo. Esto explicaría los síntomas extraintestinales (como el cansancio, los dolores o los trastornos del estado de ánimo) y la rapidez con la que se producen tras la ingesta de alimentos ricos en gluten y en ATI.
Si no se hace nada, se crea un círculo vicioso ya que la inflamación crónica contribuye a hacer ineficaz< la fosfatasa alcalina intestinal (FAI), lo que favorece la multiplicación de las bacterias patógenas en el intestino.
La buena noticia es que, si esta hipótesis avanzada por los investigadores es exacta, la sensibilidad al gluten no celiaca (que más bien podría denominarse “sensibilidad al gluten y a los ATI provocada por disbiosis”) se cura. Ésta posiblemente no tiene causas genéticas, contrariamente a la enfermedad celiaca.
Por tanto, para librarse de ésta, habría que favorecer una vuelta al equilibrio de la microbiota intestinal . He aquí los consejos que se desprenden de las conclusiones de los investigadores y que posiblemente permiten curar la “sensibilidad al gluten”:
- Restablecer los niveles adecuados de butirato, directa o indirectamente, con complementos de concentrados ricos en bifidobacterias que favorecen la producción del mismo.
- Aumentar suconsumo de fibras alimenticias que son indispensables para el desarrollo de las bacterias productoras de butirato ( o bien escoger complementos naturales concentrados en fibras).
- Evitar los alimentos ricos en gluten y en ATI, tiempo para lograr un mejor equilibrio de la flora intestinal, o favorecer su digestión tomando complementos de enzimas capaces de degradar las proteínas del trigo (como los incluidos en Glutalytic®).
- Evitar los productos transformados “sin gluten” que, según un estudio publicado en el Journal of Human Nutrition and Dietetics, ¡son más grasos, más azucarados, más salados y menos ricos en fibras que sus equivalentes tradicionales!
- Romper con los regímenes ricos en grasas (saturadas y trans) y en proteínas animales que aumentan las sales biliares, favorecen el desarrollo de bacterias patógenas y acentúan la translocación intestinal18-19.
Referencias
1. Leccioli V, Oliveri M & al. A New Proposal for the Pathogenic Mechanism of Non-Coeliac/Non-Allergic Gluten/Wheat Sensitivity: Piecing Together the Puzzle of Recent Scientific Evidence. Nutrients 2017, 9, 1203; doi:10.3390/nu9111203
2. Brenchley, J.M.; Douek, D.C. Microbial translocation across the GI tract. Annu. Rev. Immunol. 2012, 30, 149–173
3. Louis, P.; Flint, H.J. Diversity, metabolism and microbial ecology of butyrate-producing bacteria from the human large intestine. FEMS Microbiol. Lett. 2009, 294, 1–8.
4. Rivière, A.; Selak, M.; Lantin, D.; Leroy, F.; De Vuyst, L. Bifidobacteria and Butyrate-Producing Colon Bacteria: Importance and Strategies for Their Stimulation in the Human Gut. Front. Microbiol. 2016, 7, 979.
5. Yan, H.; Ajuwon, K.M. Butyrate modifies intestinal barrier function in IPEC-J2 cells through a selective upregulation of tight junction proteins and activation of the Akt signaling pathway. PLoS ONE 2017, 12, e0179586.
6. Jung, T.H.; Park, J.H.; Jeon, W.M.; Han, K.S. Butyrate modulates bacterial adherence on LS174T human colorectal cells by stimulating mucin secretion and MAPK signaling pathway. Nutr. Res. Pract. 2015, 9, 343–349.
7. Wang, W.; Chen, S.W.; Zhu, J.; Zuo, S.; Ma, Y.Y.; Chen, Z.Y.; Zhang, J.L.; Chen, G.W.; Liu, Y.C.; Wang, P.Y. Intestinal alkaline phosphatase inhibits the translocation of bacteria of gut-origin in mice with peritonitis: Mechanism of action. PLoS ONE 2015, 10, e0124835.
8. Melo, A.D.; Silveira, H.; Bortoluzzi, C.; Lara, L.J.; Garbossa, C.A.; Preis, G.; Costa, L.B.; Rostagno, M.H. Intestinal alkaline phosphatase and sodium butyrate may be beneficial in attenuating LPS-induced intestinal inflammation. Genet. Mol. Res. 2016, 15, 15048875.
9. Zevallos, V.F.; Raker, V.; Tenzer, S.; Jimenez-Calvente, C.; Ashfaq-Khan, M.; Rüssel, N.; Pickert, G.; Schild, H.; Steinbrink, K.; Schuppan, D. Nutritional Wheat Amylase-Trypsin Inhibitors Promote Intestinal Inflammation via Activation of Myeloid Cells. Gastroenterology 2017, 152, 1100–1113.
10. Tilg, H.; Koch, R.; Moschen, A.R. Proinflammatory Wheat Attacks on the Intestine: Alpha-Amylase Trypsin Inhibitors as New Players. Gastroenterology 2013, 144, 1561–1563.
11. Cuccioloni, M.; Mozzicafreddo, M.; Ali, I.; Bonfili, L.; Cecarini, V.; Eleuteri, A.M.; Angeletti, M. Interaction between wheat alpha-amylase/trypsin bi-functional inhibitor and mammalian digestive enzymes: Kinetic, equilibrium and structural characterization of binding. Food Chem. 2016, 213, 571–578.
12. Zevallos, V.F., Raker, V., Tenzer, S. et al. Nutritional wheat amylase-trypsin inhibitors promote intestinal inflammation via activation of myeloid cells. Gastroenterology. 2017; 152: 1100–1113.e12
13. Cornick, S.; Tawiah, A.; Chadee, K. Roles and regulation of the mucus barrier in the gut. Tissue Barriers 2015, 3, e982426.
14. Junker, Y., Zeissig, S., Kim, S.J. et al. Wheat amylase trypsin inhibitors drive intestinal inflammation via activation of Toll-like receptor 4. J Exp Med. 2012; 209: 2395–2408, View in Article
15. Schuppan, D.; Pickert, G.; Ashfaq-Khan, M.; Zevallos, V. Non-celiac wheat sensitivity: Differential diagnosis, triggers and implications. Best Pract. Res. Clin. Gastroenterol. 2015, 29, 469–476. [CrossRef] [PubMed]
16. Caio, G.; Riegler, G.; Patturelli, M.; Facchiano, A.; DE Magistris, L.; Sapone, A. Pathophysiology of non-celiac gluten sensitivity: Where are we now? Minerva Gastroenterol. Dietol. 2017, 63, 16–21.
17. Uhde, M.; Ajamian, M.; Caio, G.; De Giorgio, R.; Indart, A.; Green, P.H.; Verna, E.C.; Volta, U.; Alaedini, A. Intestinal cell damage and systemic immune activation in individuals reporting sensitivity to wheat in the absence of coelic disease. Gut 2016, 65, 1930–1937.
18. Montemurno, E.; Cosola, C.; Dalfino, G.; Daidone, G.; De Angelis, M.; Gobbetti, M.; Gesualdo, L. What would you like to eat, Mr CKD Microbiota? A Mediterranean Diet, please! Kidney Blood Press. Res. 2014, 39, 114–123.
19. Alou, M.T.; Lagier, J.C.; Raoult, D. Diet influence on the gut microbiota and dysbiosis related to nutritional disorders. Hum. Microbiome J. 2016, 1, 3–11.
Encargar los nutrientes citados en este artículo

Cápsulas gastrorresistentes que protege los ingredientes de los ácidos estomacales. Una de las microbacterias más importantes para la salud del intestino.
www.supersmart.comDescubre también
14-03-2017
Entre el 30% y el 40% de la población mundial posiblemente está afectado por una alergia. De orígenes múltiples, ésta puede manifestarse en formas diferentes,...
Más info20-08-2018
El aparato digestivo constituye un sistema complejo que no cesa cada día de revelar nuevos secretos. Desde hace veinte años se multiplican las investigaciones para...
Más info02-05-2017
En este Día Mundial del Asma, la Organización Mundial de la Salud (OMS) recuerda que esta enfermedad crónica afecta a 235 millones de habitantes en...
Más info© 1997-2025 Fondation pour le Libre Choix
All rights reserved
All rights reserved
Gratis
Gracias por su visita, antes de partir
Suscríbase alClub SuperSmart
Y benefíciese
de ventajas exclusivas :
de ventajas exclusivas :
- Reciba Gratis nuestra publicatión semanal científica "Nutranews"
- Promociones exclusivas para los miembros de club